患者紹介ビジネスの横行に端を発した同一建物の在宅医療の評価減について
在宅医療の推進には合理的な診療報酬の設定が必要
厚生労働省は診療報酬の設定によりサービスの質・量をコントロールするという手法を以前からとり続けてきました。その効果は認めますが原価計算なしでの適用が限界にきています。今回の診療報酬の設定は現場にきわめて多くの混乱を引き起こしているばかりか、真剣に在宅医療に取り組んできた多くの医師をがっかりさせています。そして、このことが多くの真面目に在宅医療を推進しようとしている仲間のエネルギーをそぎ取りそうになっている現状を強く憂慮しています。問題は単なる収入の減少だけではありません。
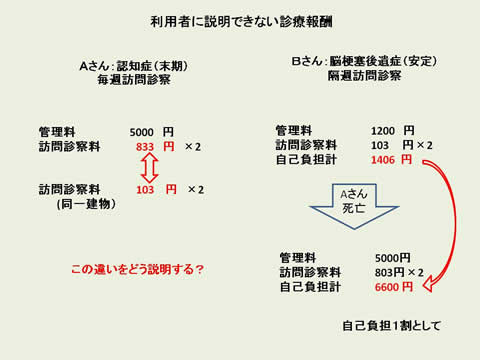
利用者に説明できない診療報酬
※画像をクリックすると拡大して表示されます。
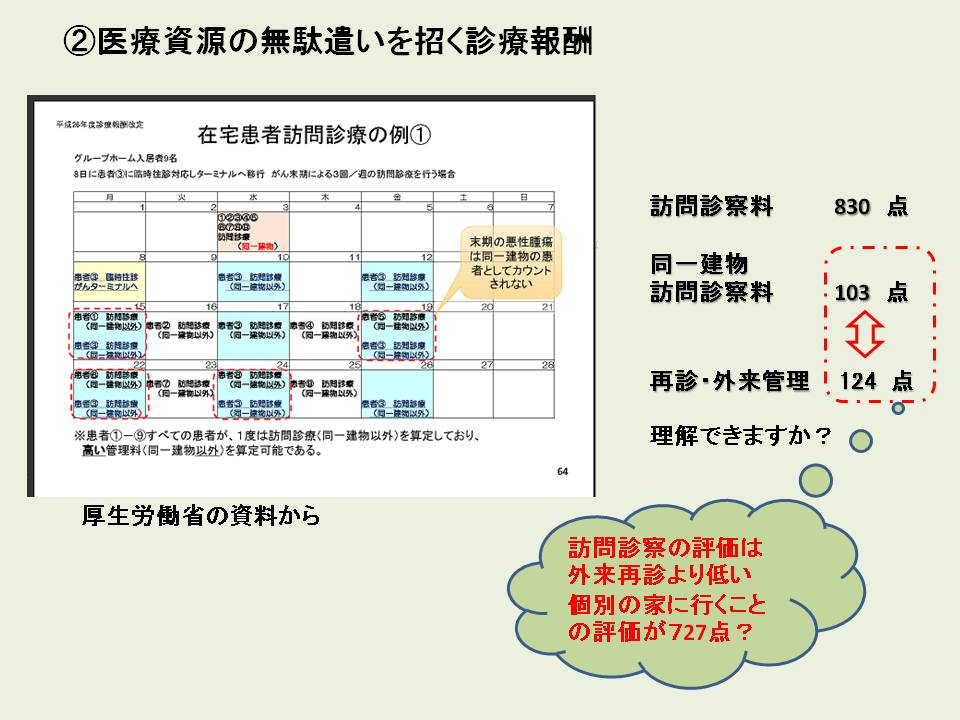
医療資源の無駄遣いを招く診療報酬
「減収にしないためにBさんの訪問を木曜日に変更する」と言う対応の仕方があります。
厚生労働省のHPには管理料を下げなくていいようにわけのわからない診療計画を立てなさいと推奨しているかのような記載があります。
このような診療計画は患者さんの病状管理の面からも、医療資源の有効活用(効率の良い訪問計画)の面からも考え付くものではありません。
同一建物の訪問診察料は103点、再診・外来管理で124点です。
AさんとBさんを同じ日に診察すると診察料は外来での診察より安いのです。
これでは効率が悪くても訪問日を変更するとか、わけのわからない訪問計画を立てるとかしないと経営できなくなってしまいます。
これがどれほど現場で真剣に在宅医療に取り組む医師にとって不愉快なことか理解して頂きたいと思います 。
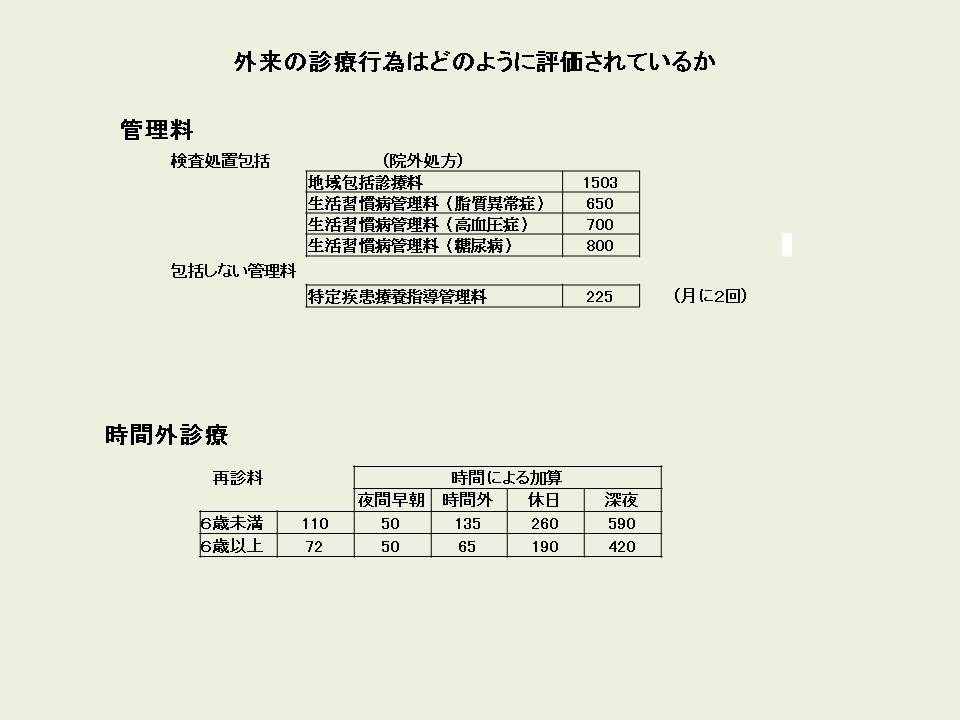
外来の診療行為はどのように評価されているか
整理されていない在宅医療の診療報酬点数
在宅医療の診療報酬は第1節から第4節までを合算して算定することになっています。
「第1節 在宅患者診察指導料」については後述しますが「第2節 在宅療養指導管理料」は管理技術料のような性格を持つ「1款 在宅療養指導管理料」(節の下位にあたる款に節と同じ言葉が出ると混乱しますね。)と必要な材料費の性格の「2款 在宅療養指導管理材料加算」からなります。たとえて言えば人工呼吸をしている患者さんであれば人工呼吸の管理をする技術料と人工呼吸器やその周辺機器のリース料と言うことです。
これはすべて1カ月単位で考えられています。
第3節が薬剤料であり、第4節が特定保険医療材料となっています。
第1節の在宅患者診察指導料には出来高で請求する実施料(訪問診察や往診等)と月単位で請求する在宅時医学総合管理料のような管理料が混在しています。
管理料と実施料を整理して考えましょう。
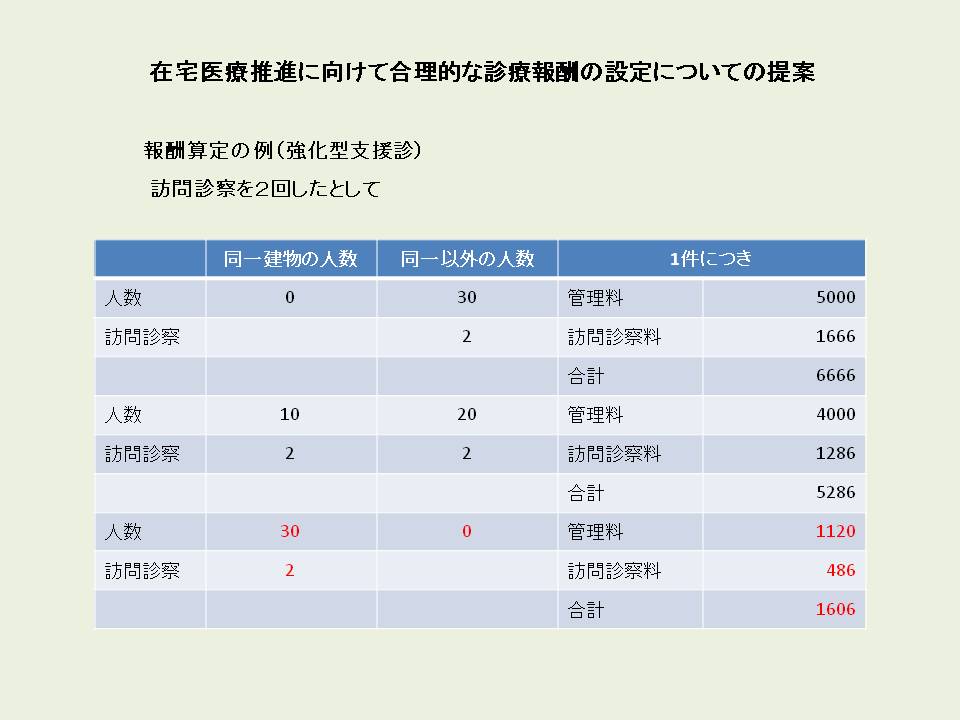
在宅医療推進に向けた診療報酬の設定についての提案
管理料は、外来の管理料と同じような一般管理料と、人工呼吸器を使うなどの時に算定する特殊管理加算、そして管理体制の違いによる管理体制加算にわけることを提案します。
実施料のうち訪問診察料、往診料は、外来と何が違うのかを考えてください。
基本診察料は外来と同じに評価します。
院外診療加算は診察に便利な診察室でない様々な環境で診察することを評価して頂きたいと思います。介護者の指導も丁寧に行う必要が生じます。それを介護者指導加算として評価して頂きます。ここまでは技術料です。その他に、訪問診察、往診には時間をかけて患者のもとまで出かけていくことを評価した点数が含まれています。それを非効率診療加算として明確にします。
時間外加算については誘導点数をたっぷりつけて、時間外の対応をする医師の数を増やす必要があるでしょう。
管理料
一般管理料
生活習慣病指導管理料の処置、検査を除いた部分は500点程度です。生活習慣病指導管理は、外来時間中だけの対応であり在宅時医学管理料は訪問診察を行い、24時間最低限電話での対応を約束する(支援診でなくても必要があると思います)ことから一般管理料は1000点はほしいところです。
24時間対応加算
緊急往診をする体制が整っているかどうかにより加算が変わります。強化型支援診の要件、支援診の要件からはそれ以外の要素はなさそうです。地方の一人医師の診療所でも24時間対応をしている医師がほとんどでありその管理料があまりに低いことは日本全国を視野に入れればおかしなことです。現行の点数からスライドのように設定しました。
誘導加算
診療報酬の決定には供給が不足しており、今後参入を期待するものには高い点数設定をするとの技法が用いられていますが、その根拠が極めてあいまいで、それが今回の理不尽な改定につながっていると思われます。梯子外しと言う言葉がよくつかわれます。初めからこの部分は誘導のための加算ですと明確にしてほしいものです。24時間対応加算は建物ごとに取ることにします。本来はおかしなものだと思いますが報酬だけを考える医師がいる以上受け入れざる得ません。
実施料
訪問診察については、外来での再診+外来管理の点数を基本診察料とします。診察環境の違いの評価は100点くらいあってほしいと思います。
介護者指導加算は2本立てにしました。家族の場合100点ですが、同一建物で施設の介護士に指導する場合建物ごとに200点とします。施設の場合、勤務交替などで指導が徹底せず家族に対する指導より難しいことが少なくありません、夫婦のように同一建物に2人なら同額で同じ建物に患者が集中すればその分安くなります。
非効率加算は1建物につき1回しか認めません。集中すれば効率が良くなるので加算が目減りします。
時間外加算については
動く医師は一人であり、能力に違いはないことから施設基準による差別は行うべきではありません。管理が良ければ臨時往診は減少します。動くと大きな収入になるというよりはいつでも動ける体制をとっていることを評価するべきでしょう。
小児の時間外加算が成人より大きいのは、やり手(供給)が少ないからです。時間外に往診する医医師はさらに少なく、また長時間を要することからある程度の加算は必要です。
診療時間加算は30分で100点だと時給2000円にしかなりません医師が時給2000円で働くでしょうか。最低でも300点はほしいところです。
管理料のうち24時間対応加算は点数が高く、また強化型支援診、支援診、その他を差別化する点数です。しかし医師が3名登録されても実は在宅担当者が一人であっても施設基準をクリアーすることは可能であり医師が多いだけで差別化されている感も否めません。患者の立場からすれば医師が多いことのメリットはいつでも確実迅速に対応してもらえることだと思われます。
そこで、24時間対応加算に減算を設定しました。この約束を守れそうもなければ医師の数が多くても、支援疹を標榜しない方がいいという判断も働くでしょう。
支援疹の場合、往診に応じないということはあってはならないことであり、1回でもあれば、全患者の時間外対応加算の5割を減算します。また、私たちの経験では夜間複数の往診が重なることはめったにありません。呼ばれてから1時間以上も遅れることはまずないといっていいと思います。管理料の高低によってその厳しさに差をつけることで、どの管理料を算定するか考えるようにすればいいと考えます。
このルールによる具体的な算定について示します。
強化型支援診療所が訪問診察を月2回行ったとして、同一建物以外の人数が30人の場合の管理料は1件につき5,000円と訪問診察料1,666円で合計6,666円。同一建物の人数10人、同一建物以外の人数20人の場合の管理料は4,000円と訪問診察料1,286円で合計5,286円。同一建物の人数30人の場合の管理料は1,120円と訪問診察料486円で合計1,606円となります。
<おまけ>
外来診療についても合理的な診療報酬の設定の提案を致します。
スライドをご覧ください。